Buch zum Kurs
| Website: | Moodle, virtuelles Arbeiten und eLearning - Herzlich willkommen! |
| Kurs: | Frau Müller kommt nach einem Sturz ins Krankenhaus- perioperativer Pflegeprozess |
| Buch: | Buch zum Kurs |
| Gedruckt von: | Guest user |
| Datum: | Montag, 25. Mai 2026, 06:16 |
Inhaltsverzeichnis
- 1. Der menschliche Bewegungsapparat
- 1.1. Das menschliche Skelett
- 1.2. Knochenarten
- 1.3. Aufbau eines Röhrenknochens
- 1.4. Knochenstoffwechsel
- 1.5. Skelettmuskulatur
- 1.6. Hilfseinrichtungen der Muskulatur
- 1.7. Funktion der Skelettmuskeln
- 1.8. Anatomischer Aufbau von Muskeln
- 1.9. Physiologische Effekte von Trainings- bzw. Bewegungsmangel
- 1.10. Gelenke
- 1.11. Aufbau eines Gelenks
- 2. Medizinische Diagnostik & Therapie bei Frakturen
- 3. Präoperative Maßnahmen
- 4. Postoperative Pflege
1. Der menschliche Bewegungsapparat
Die Bestandteile des menschlichen Bewegungsapparats werden in den folgenden Unterkapiteln erklärt:
1.3 Aufbau eines Röhrenknochens
1.6 Hilfseinrichtungen der Muskulatur
1.7 Funktion der Skelettmuskeln
1.8 Anatomischer Aufbau von Muskeln
1.9 Physiologische Effekte von Training bzw. Bewegungsmangel
1.1. Das menschliche Skelett
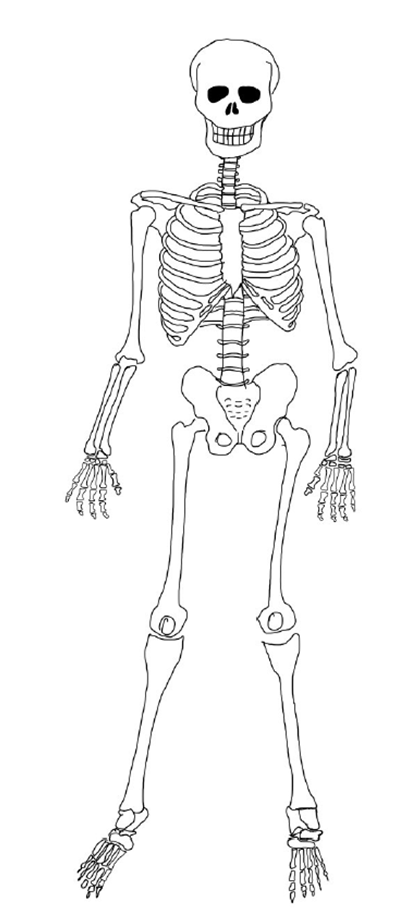
Das menschliche Skelett bildet das stabile Grundgerüst des Körpers. Es besteht aus insgesamt etwa 206 Knochen, die durch Gelenke, Knorpel, Bänder und Sehnen miteinander verbunden sind. Das Skelett erfüllt mehrere essenzielle Funktionen: Es stützt den Körper, schützt innere Organe, ermöglicht Bewegungen in Zusammenarbeit mit der Muskulatur und dient als Speicher für Mineralien wie Kalzium und Phosphat. Außerdem enthält es das Knochenmark, das für die Blutbildung verantwortlich ist.
Das Skelett wird in zwei Hauptbereiche unterteilt: das axiale Skelett und das appendikuläre Skelett.
Das axiale Skelett bildet die zentrale Achse des Körpers und besteht aus Schädel (Cranium), Wirbelsäule und Brustkorb.
- Der Schädel besteht aus dem Gesichtsschädel und dem Hirnschädel. Der Hirnschädel schützt das Gehirn, während der Gesichtsschädel die Sinnesorgane umgibt. Wichtige Knochen sind das Stirnbein (Os frontale), Schläfenbein (Os temporale), Oberkiefer (Maxilla), Unterkiefer (Mandibula).
- Die Wirbelsäule (Columna vertebralis) besteht aus 33–34 Wirbeln, die in fünf Abschnitte gegliedert sind: Halswirbelsäule (Zervikalbereich), Brustwirbelsäule (Thorakalbereich), Lendenwirbelsäule (Lumbalbereich), Kreuzbein (Os sacrum) und Steißbein (Os coccygis). Sie schützt das Rückenmark, stabilisiert den Körper und ermöglicht Beweglichkeit.
- Der Brustkorb (Thorax) umfasst die Rippen (Costae) und das Brustbein (Sternum). Er schützt Herz, Lunge und große Blutgefäße.
Das appendikuläre Skelett umfasst die Extremitäten und die Strukturen, an denen die Extremitäten mit der zentralen Achse des Körpers verbunden sind. Das appendikuläre Skelett besteht aus Schultergürtel, oberen Extremitäten, Beckengürtel und unteren Extremitäten.
- Der Schultergürtel besteht aus dem Schlüsselbein (Clavicula) und dem Schulterblatt (Scapula). Er verbindet den Rumpf mit den oberen Extremitäten.
- Die oberen Extremitäten umfassen den Oberarmknochen (Humerus), die Elle (Ulna), die Speiche (Radius) und die Handknochen (Handwurzelknochen, Mittelhandknochen, Fingerknochen).
- Der Beckengürtel besteht aus den Hüftknochen (Os coxae), die das Becken (Pelvis) formen und die unteren Extremitäten mit dem Rumpf verbinden.
- Die unteren Extremitäten bestehen aus Oberschenkelknochen (Femur), Schienbein (Tibia), Wadenbein (Fibula) und den Fußknochen (Fußwurzelknochen, Mittelfußknochen, Zehenknochen).
1.2. Knochenarten
Der menschliche Körper verfügt über mehrere Knochenarten. Wir unterscheiden je nach Form und Funktion fünf Haupttypen:
- Röhrenknochen: Langer Schaft mit zwei verdickten Enden, z. B. Femur, Humerus.
- Platte Knochen: Dünn und flach, z. B. Schulterblatt, Schädelknochen.
- Kurze Knochen: Würfelförmig, z. B. Handwurzel- und Fußwurzelknochen.
- Sesambeine: In Sehnen eingebettet, z. B. Kniescheibe (Patella).
- Unregelmäßige Knochen: Uneinheitliche Form, z. B. Wirbel.
1.3. Aufbau eines Röhrenknochens
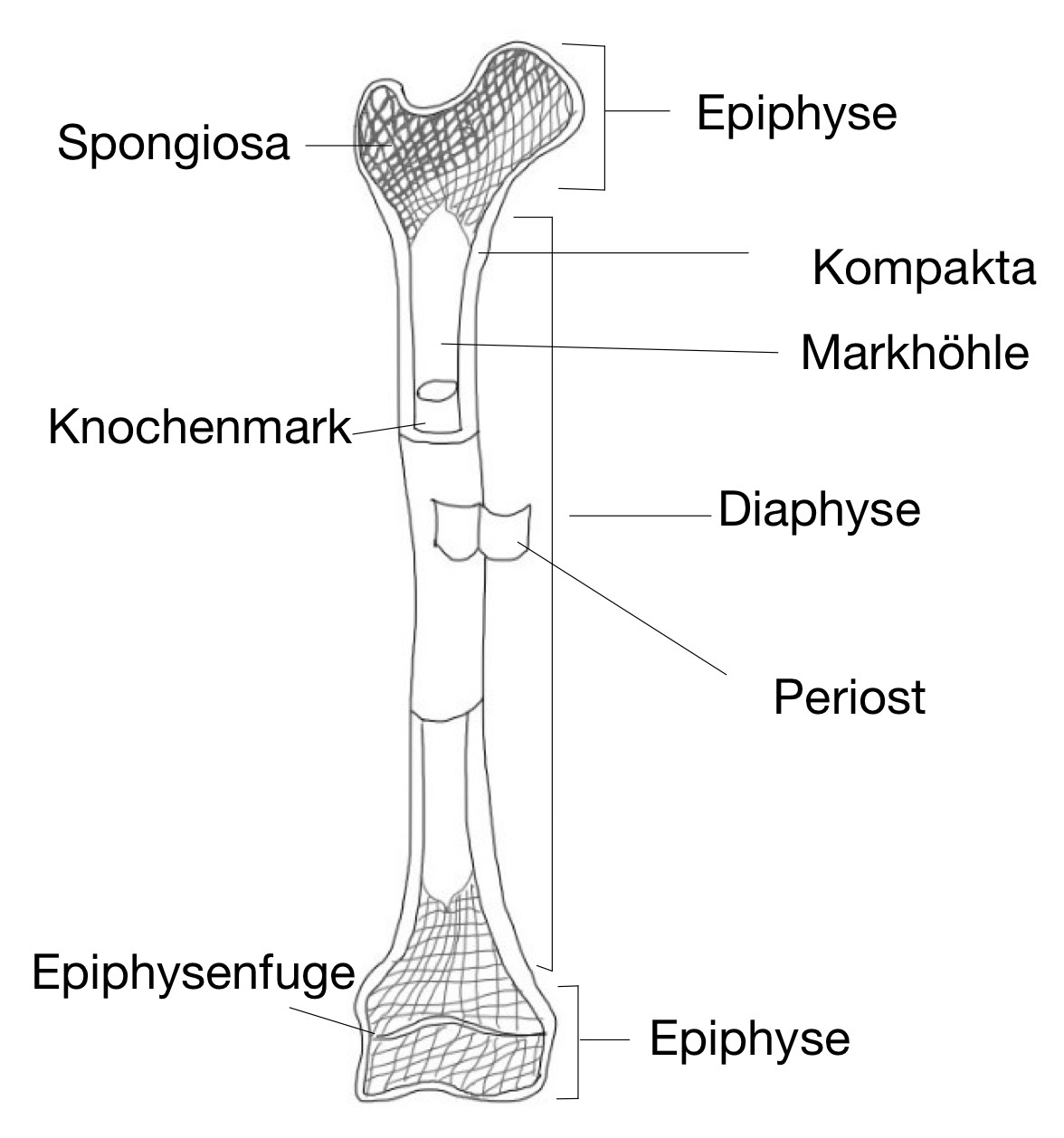 Röhrenknochen gehören zu den langen Knochen des menschlichen Körpers und sind essenziell für die Beweglichkeit und Stabilität des Skeletts. Oberarm (Humerus), Oberschenkel (Femur) und Unterarm (Radius und Ulna) sind beispielsweise Röhrenknochen. Ihr spezieller Aufbau ist optimal an die Belastungsanforderungen angepasst, er ermöglicht sowohl Stabilität als auch Leichtigkeit.
Röhrenknochen gehören zu den langen Knochen des menschlichen Körpers und sind essenziell für die Beweglichkeit und Stabilität des Skeletts. Oberarm (Humerus), Oberschenkel (Femur) und Unterarm (Radius und Ulna) sind beispielsweise Röhrenknochen. Ihr spezieller Aufbau ist optimal an die Belastungsanforderungen angepasst, er ermöglicht sowohl Stabilität als auch Leichtigkeit.
Die Diaphyse ist der mittlere Schaft eines Röhrenknochens. Er besteht aus einer dichten, kompakten Knochenschicht (Substantia compacta), die dem Knochen seine Stabilität verleiht. Die Diaphyse enthält die Markhöhle (Cavitas medullaris), in der sich bei Erwachsenen gelbes Knochenmark (fettreiches Knochenmark) befindet.
Die Epiphysen sind die verdickten Enden des Röhrenknochens. Sie bestehen überwiegend aus schwammartigem Knochengewebe (Spongiosa), das von einer dünnen Schicht kompakter Knochensubstanz umgeben ist. Die Oberfläche der Epiphyse ist mit Gelenkknorpel (hyaliner Knorpel) überzogen, der die Reibung in den Gelenken reduziert und Stöße dämpft.
Die Metaphyse ist der Übergangsbereich zwischen Diaphyse und Epiphyse. Bei wachsenden Knochen befindet sich hier die Epiphysenfuge (Wachstumsfuge), eine knorpelige Zone, die das Längenwachstum des Knochens ermöglicht. Nach Abschluss des Wachstums verknöchert diese Zone und bildet die Epiphysenlinie.
Die Feinstruktur des Röhrenknochens besteht aus Periost, Kompakta und Spongiosa:
- Das Periost ist die Knochenhaut, eine dünne, aber robuste Schicht aus Bindegewebe, die die äußere Oberfläche des Knochens bedeckt (ausgenommen die Gelenkflächen). Sie enthält Nerven, Blutgefäße und Lymphgefäße und ist verantwortlich für das Dickenwachstum des Knochens, für die Verankerung von Sehnen und Bändern und für die Regeneration nach Verletzungen.
- Die Kompakta (Substantia compacta) ist die dichte, harte äußere Schicht des Knochens.
- Die Spongiosa (Trabekelstruktur) ist das innere, schwammartige Gewebe in der Epiphyse und teilweise in der Diaphyse. Sie besteht aus Trabekeln (Knochenbälkchen), die sich entlang der Belastungslinien des Knochens ausrichten. Diese Struktur ermöglicht eine hohe Stabilität bei geringer Masse. Die Spongiosa enthält rotes Knochenmark, das für die Blutbildung verantwortlich ist.
Das Endost ist eine dünne Gewebeschicht, die die Markhöhle auskleidet. Es enthält Knochenzellen, die am Auf- und Abbau der Knochenmasse beteiligt sind.
Röhrenknochen sind außerordentlich stabil, denn die Kompakta der Diaphyse verleiht dem Röhrenknochen eine hohe Festigkeit, die notwendig ist, um Belastungen und Stößen standzuhalten. Außerdem sind sie sehr flexibel und relativ leicht. Die Spongiosa ermöglicht durch ihre trabekuläre Struktur eine gewisse Elastizität und reduziert das Gesamtgewicht des Knochens.
In Kindheit und Jugend können die Knochen an der Epiphysenfuge wachsen. Außerdem sind die Röhrenknochen an der Blutbildung beteiligt. In der Spongiosa der Epiphysen findet die Hämatopoese (Bildung von Blutzellen) statt.
Röhrenknochen speichern darüber hinaus Mineralien wie Kalzium und Phosphat und tragen somit zur Aufrechterhaltung des Mineralstoffhaushalts im Körper bei.
1.4. Knochenstoffwechsel
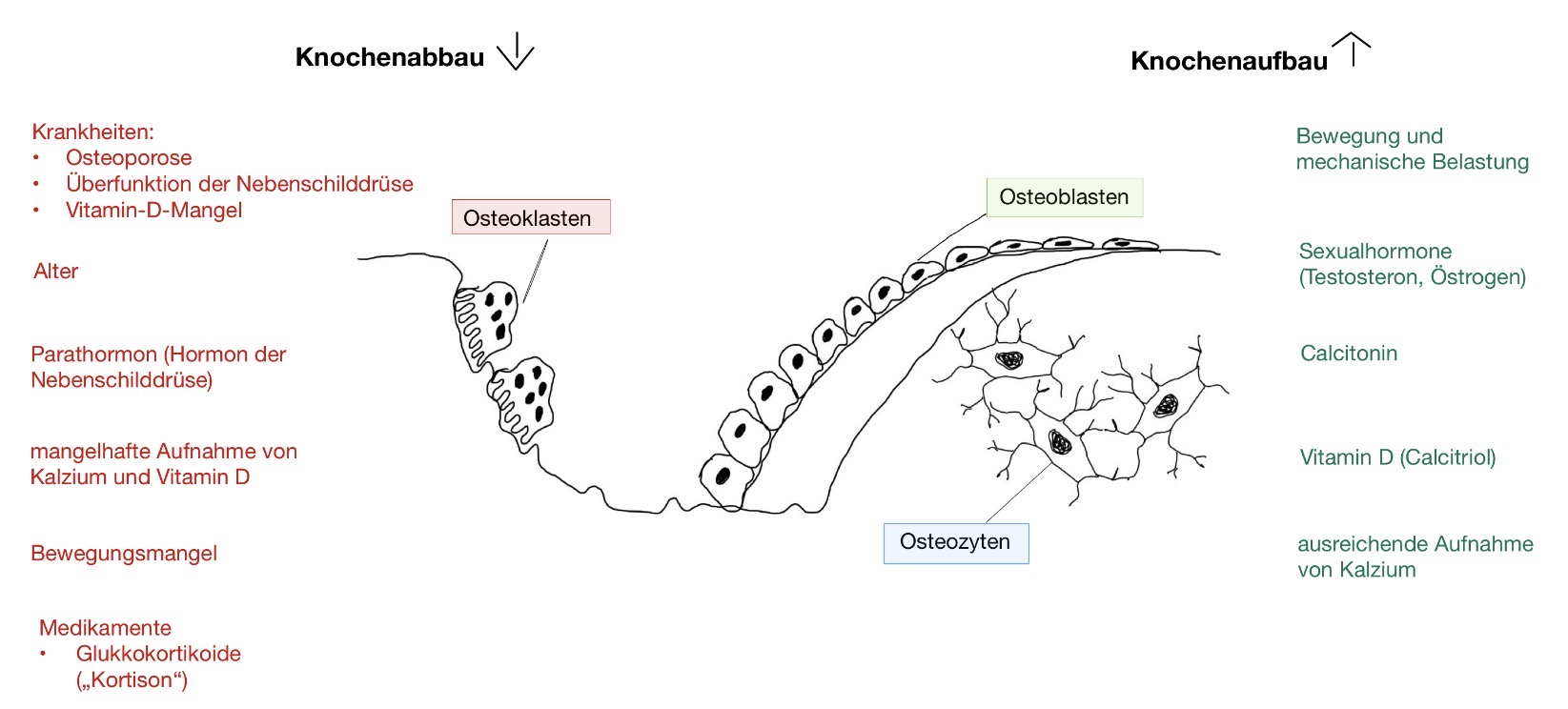
Knochengewebe verändert sich ständig - abhängig von bestimmten Einflussfaktoren kommt es zum Knochenaufbau oder zum Knochenabbau.
Unter Osteozyten versteht man „eingemauerte" Knochenzellen. Als Osteoklasten werden spezialisierte Knochenzellen verstanden, die Knochengewebe abbauen. Osteoblasten sind darauf spezialisiert, Knochengewebe aufzubauen.
Der Merksatz lautet: Blasten bauen, Klasten klauen.
1.5. Skelettmuskulatur
Es gibt drei unterschiedliche Typen von Muskeln:
- Skelettmuskulatur: Sie ist willkürlich steuerbar und ermöglicht gezielte Bewegungen. Sie besteht aus quergestreiften Muskelfasern.
- Herzmuskulatur: Sie besteht aus unwillkürlich arbeitenden, spezialisierten Muskelzellen, die für die Kontraktion des Herzens sowie die Erregungsleitung zuständig sind.
- glatte Muskulatur: Sie ist in inneren Organen vorhanden und unwillkürlich gesteuert. Sie ermöglicht z. B. die Darmperistaltik.
Die Skelettmuskulatur besteht aus über 600 Muskeln, die mit den Knochen verbunden sind und durch Kontraktion Bewegungen ermöglichen.
Männer haben i.d.R. deutlich mehr Skelettmuskelgewebe als Frauen. Dafür verantwortlich ist vor allem das Testosteron (männliches Sexualhormon), das stark muskelaufbauend wirkt.
Die Beweglichkeit der Muskeln ist im Kindesalter am größten.
Einteilung von Muskeln
Muskeln können nach verschiedenen Kriterien eingeteilt werden:
- Muskeln, die bei einer Bewegung zusammenarbeiten, nennt man Synergisten.
- Je nach Richtungssinn einer beabsichtigten Bewegung wirkt ein Muskel entweder als Agonist oder Antagonist. Als Agonist (Spieler) bezeichnet man einen sich kontrahierenden Muskel. Als Antagonist bezeichnet man den Gegenspieler.
- Muskeln, die überwiegend schnelle Bewegungen ausführen, nennt man Bewegungsmuskeln (z. B. Muskeln der Extremitäten).
- Muskeln, die überwiegend Halteaufgaben ausführen, nennt man Haltemuskeln (z. B. die tiefe Rückenmuskulatur).
1.6. Hilfseinrichtungen der Muskulatur
Zur Unterstützung der Muskelfunktion gibt es verschiedene Strukturen:
- Sehnen: Sehnen bestehen aus Bindegewebe und befestigen die Muskeln direkt am Knochen oder Periost. Die parallel angeordneten kollagenen Fasern verleihen ihnen eine sehr hohe Zugfestigkeit. Sie verbinden Muskeln mit Knochen und übertragen die Muskelkraft.
- Sehnenscheiden: Sehnenscheiden sind Gleit- und Schutzhüllen für Sehnen und reduzieren Reibung. Sie befinden sich überall dort, wo Sehnen besonders großen Reibungskräften ausgesetzt sind (z. B. im Bereich der Hand- und Sprunggelenke).
- Schleimbeutel: Schleimbeutel sind mit Flüssigkeit gefüllte Polster. Sie dienen der Druckverteilung und Reibungsminderung zwischen Sehnen, Muskeln, Haut und Knochen. Man findet sie dort, wo Muskeln um einen Knochen gelenkt werden, vor allem an den Ursprungs- und Ansatzbereichen von Sehnen, in unmittelbarer Nähe großer Gelenke.
- Sesambeine sind meist kleinere Knochen, die in eine Sehne eingebaut sind, um sie umzulenken. Dadurch bildet sich mit dem darunterliegenden Knochen ein synoviales Gelenk. Das größte Sesambein ist die Kniescheibe.
1.7. Funktion der Skelettmuskeln
Dank unserer Skelettmuskeln können wir unseren Körper willentlich bewegen. Sie ermöglichen die aufrechte Körperhaltung, schützen unsere Organe und produzieren Wärme.
Weil die Muskeln oft mit Sehnen an den Knochen befestigt sind, bezeichnet man sie als Skelettmuskulatur.
Zur Skelettmuskulatur zählen Arm- und Beinmuskeln, aber auch die Schluck- und Sprechmuskulatur in Zunge, Kehlkopf und Rachen.
Muskeln verrichten ihre Arbeit durch Kontraktion, also indem sie sich zusammenziehen. Die Muskelfasern enthalten kleine „Kraftwerke“, die für die Kontraktionen verantwortlich sind. Diese „Kraftwerke“ nennt man Myofibrillen.
1.8. Anatomischer Aufbau von Muskeln
Muskeln sind von Muskelfaszien umhüllt. Die Faszien verbinden Muskeln mit Knochen oder anderen Muskeln und halten sie in Form. Muskeln bestehen aus mehreren Muskelfaserbündeln.
Der grundlegende Baustein des Skelettmuskelgewebes ist die quergestreifte Muskelfaser, eine Muskelzelle. Mehrere Muskelzellen bilden ein Muskelfaserbündel. Muskelfasern enthalten Zellkerne und werden vom Blutgefäßsystem versorgt.
Nervenzellen (Neuronen) haben an sogenannten motorischen Endplatten Kontakt mit Muskelzellen und sorgen dort für Impulse zur Muskelkontraktion.
Muskelfasern enthalten Myofibrillen („Muskelfäserchen“, Untereinheit der Muskelzelle).
Myofibrillen bestehen aus kleineren Baueinheiten, die verschiedenartige Myofilamente enthalten.
Myofilamente sind zuständig für die Muskelkontraktion, indem sie sich unter Energieverbrauch „verhaken“ und ineinanderschieben. Ebenfalls unter Energieverbrauch werden die „Haken“ gelöst und die Myofilamente gleiten auseinander.
1.9. Physiologische Effekte von Trainings- bzw. Bewegungsmangel
Muskelaufbau durch Training
Wenn der Körper einen Muskel oder eine Muskelgruppe häufig bzw. intensiv nutzt, kommt es zu einer Anpassungsreaktion. Es wird mehr Muskeleiweiß gebildet, weil der Körper als Reaktion auf die Ermüdung und Schädigung kleiner Risse in den Muskelfasern zusätzliche Myofibrillen aufbaut. Folglich nehmen Volumen und Dichte der beschädigten Myofibrillen zu, der Muskel wird somit dicker und stärker.
Muskelabbau durch Bewegungsmangel
Wenn der Körper hingegen längere Zeit weniger Anstrengung erfährt, baut der Körper Muskelmasse ab. Folglich verfügt er über weniger Kraft. Dies kann – gerade bei älteren Menschen – zu einer erhöhten Sturzneigung führen. Meist führt Muskelabbau zusätzlich zum Aufbau von Fettmasse, was den Bewegungsmangel oft verstärkt. Ab einem Alter von 30 Jahren führen verschiedene Faktoren tendenziell zu einem Muskelabbau: sinkende Hormonspiegel (insbesondere von Testosteron), proteinarme Ernährung bzw. Mangelernährung, chronische Entzündungen bzw. Erkrankungen. Es ist also gezielte Prävention nötig.
1.10. Gelenke
Gelenke unterscheiden sich in Bau und Bewegungsmöglichkeiten (= Freiheitsgrade).
Unter dem Freiheitsgrad versteht man die Anzahl und Art der möglichen Bewegungsachsen eines Gelenks.
Es gibt drei Freiheitsgrade. Pro Freiheitsgrad sind immer zwei Bewegungsrichtungen möglich:
1. Flexion (Beugung) und Extension (Streckung)
2. Abduktion (Abspreizen) und Adduktion (Heranführen an die Körpermitte)
3. Innen- und Außenrotation (Drehung).
Aussagen zu den Freiheitsgraden eines Gelenks sind idealisierte Angaben, da auch Gelenke mit nur einem Freiheitsgrad (z. B. Scharniergelenk) eine minimale Bewegung in andere Achsen zulassen.
Das Kugelgelenk ist mit drei Freiheitsgraden das beweglichste unter den Gelenkarten. Es kommt z.B. im Hüftgelenk vor. Das Eigelenk (z.B. im Handgelenk) und das Sattelgelenk (z.B. im Daumenwurzelgelenk) sind mit zwei Freiheitsgraden beweglich. Am unbeweglichsten sind Scharniergelenk (z.B. Ellbogengelenk) und Zapfengelenk (Radio-Ulnar-Gelenk). Sie haben jeweils nur einen Freiheitsgrad.
1.11. Aufbau eines Gelenks
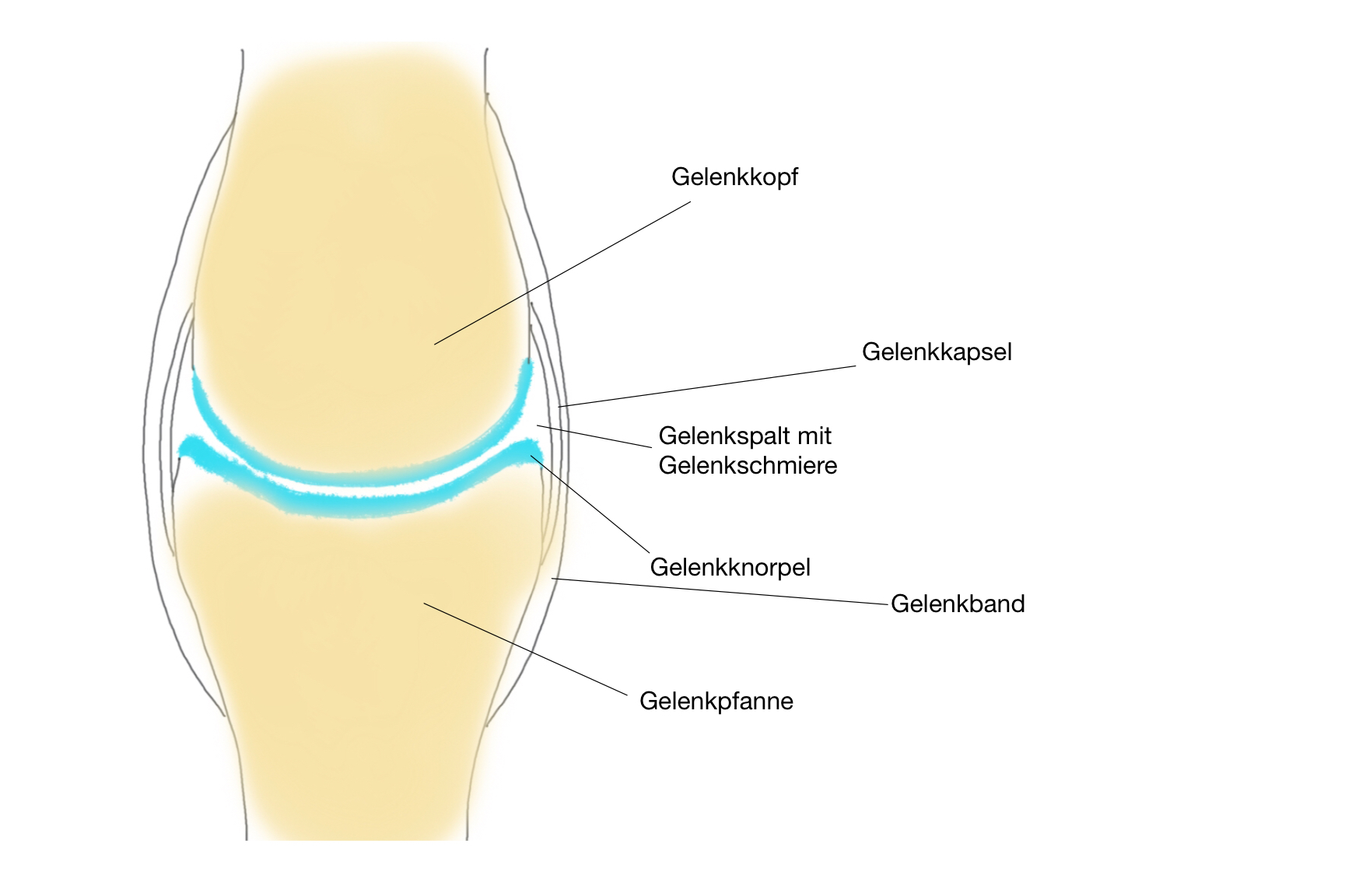
Ein Gelenk ist die bewegliche Verbindung zwischen zwei oder mehreren Knochen und ermöglicht Bewegungen des Körpers. Es besteht aus folgenden Bauteilen:
- Der Gelenkkopf ist das kugel- oder walzenförmige Ende eines Knochens, das in die Gelenkpfanne passt. Er ermöglicht die Bewegung des Gelenks in verschiedene Richtungen.
- Die Gelenkpfanne bildet die Vertiefung, in die der Gelenkkopf hineinpasst. Gemeinsam mit dem Gelenkkopf sorgt sie für eine stabile Verbindung der Knochen und eine kontrollierte Beweglichkeit.
- Die Gelenkkapsel umgibt das gesamte Gelenk wie eine Hülle. Sie schützt das Gelenk, hält die Strukturen zusammen und produziert die Gelenkschmiere (Synovia), die für die reibungsfreie Bewegung sorgt.
- Der Gelenkspalt ist der kleine Zwischenraum zwischen Gelenkkopf und Gelenkpfanne. Er ist mit der Gelenkschmiere (Synovia) gefüllt, die als „Schmiermittel“ dient. Sie reduziert die Reibung, versorgt den Gelenkknorpel mit Nährstoffen und ermöglicht geschmeidige Bewegungen. Durch Bewegung wird die Bildung von Gelenkflüssigkeit aktiviert.
- Der hyaline Gelenkknorpel ist eine glatte, elastische und schwammartige Knorpelschicht. Er bedeckt die Kontaktflächen von Gelenkkopf und Gelenkpfanne. Er wirkt wie ein Stoßdämpfer, federt Belastungen ab und verhindert, dass die Knochen direkt aufeinander reiben. Er ist nicht durchblutet und wird nur bei Bewegung durch die Gelenkschmiere mit Nährstoffen versorgt – wie ein Schwamm, der ausgedrückt wird und sich anschließend mit Wasser vollsaugt. Wird nicht ausreichend Gelenkschmiere produziert, z. B. durch Ruhigstellung, kommt es langfristig zu Knorpelschäden.
- Gelenkbänder sind stabile Bindegewebsstränge und sorgen für zusätzlichen Halt im Gelenk. Sie führen und begrenzen die Bewegungen, um Überdehnungen oder Verrenkungen zu verhindern.
2. Medizinische Diagnostik & Therapie bei Frakturen
Dieses Kapitel unterteilt sich in folgende Unterkapitel:
2.1 Alters- und krankheitsbedingte Veränderungen der Knochen- und Gelenkstruktur
2.1. Alters- und krankheitsbedingte Veränderungen der Knochen- und Gelenkstruktur
Alters- und krankheitsbedingte Veränderungen der Knochen sind weit verbreitet und können erhebliche Auswirkungen auf die Lebensqualität haben. Präventive Maßnahmen und rechtzeitige Behandlungen sind entscheidend, um die Knochengesundheit zu erhalten und das Risiko von Frakturen und anderen Komplikationen zu minimieren.
1. Altersbedingte Veränderungen
Mit zunehmendem Alter durchläuft der menschliche Körper verschiedene Veränderungen, die auch die Knochen betreffen:
- Knochenmasse und Knochendichte: Ab dem 30. Lebensjahr nimmt die Knochendichte allmählich ab, weil mehr Knochen ab- als aufgebaut wird, was als Osteopenie bezeichnet werden. Dies kann zu einer erhöhten Anfälligkeit für Frakturen führen.
- Veränderungen in der Knochenstruktur: Die Mikroarchitektur der Knochen verändert sich, was ihre Festigkeit und Stabilität beeinträchtigen kann.
- Gelenkverschleiß: Altersbedingte Veränderungen betreffen auch die Gelenke, insbesondere durch Arthrose, die zu Schmerzen und Einschränkungen der Beweglichkeit führt. Arthrose ist eine chronisch degenerative Erkrankung des Gelenkknorpels, die durch Abnutzung entstanden ist, einhergehend mit Knorpelschädigungen bis hin zu Knochenveränderungen.
2. Krankheitsbedingte Veränderungen
Neben altersbedingten Veränderungen können auch verschiedene Krankheiten die Knochenstruktur und -funktion beeinflussen:
- Osteoporose: Eine der häufigsten altersbedingten Erkrankungen ist Osteoporose, bei der die Knochen porös und
 brüchig werden, weil die Knochendichte unter ein bestimmtes Maß absinkt.
brüchig werden, weil die Knochendichte unter ein bestimmtes Maß absinkt.
Die Ursachen für eine Osteoporose können folgende Faktoren sein: - absinkende Östrogenbildung, deswegen sind mehr Frauen nach den Wechseljahren betroffen
- Nebenwirkung einer Glukokortikoid-Langszeittherapie
- fehlende Belastung, z. B. bei Bettlägerigkeit
- Osteomalazie: Eine Erkrankung, die durch eine unzureichende Mineralisierung der Knochen gekennzeichnet ist, oft aufgrund von Vitamin-D-Mangel. Durch Fehlernährung und fehlende Sonnenbestrahlung (z. B. bei immobilen Menschen) kann ein Vitamin D-Mangel entstehen.
- Knochenmetastasen: Bei bestimmten Krebsarten können Tochtergeschwülste in den Knochen wachsen, was zu uncharakteristischen Schmerzen und einer Schwächung der Knochen bis hin zu pathologischen Frakturen oder auch Spontanfrakturen führen kann.
- Rheumatoide Arthritis: Eine vermutlich autoimmune Erkrankung, die Entzündungen in den Gelenken verursacht und zu Knochenschäden führen kann.
2.2. Frakturen und ihre Klassifikation
Einführung
Frakturen entstehen durch direkte oder indirekte Gewalteinwirkung, wenn die Elastizitätsgrenze des Knochens überschritten wird.
Definition einer Fraktur
Eine Fraktur bedeutet, dass ein Knochen gebrochen ist, was zu getrennten Knochenstücken (Fragmenten) führt, die durch einen Bruchspalt getrennt sind.
Erkennung von Frakturen
Frakturen können anhand von sicheren und unsicheren Zeichen erkannt werden:
- Unsichere Zeichen: Schmerzen, Schwellungen, Hämatombildung/Rötung, Erwärmung, Bewegungseinschränkungen.
- Sichere Zeichen: Fehlstellung, abnorme Beweglichkeit, Krepitation (Knochenreiben), sichtbare Knochenteile bei offenen Frakturen.
Entstehungsarten von Frakturen
- Direkte Frakturen: Entstehen durch äußere Gewalteinwirkung (z. B. Rippenbruch durch einen Schlag).
- Indirekte Frakturen: Entstehen durch Biegung, Drehung oder Stauchung (z. B. Oberarmfraktur durch Stauchung bei einem Sturz).
- Pathologische Frakturen: Entstehen ohne Gewalteinwirkung aufgrund von Krankheiten wie Osteoporose oder Tumoren, wenn die Knochenstruktur sich dadurch verändert hat.
- Ermüdungsfrakturen: Treten ohne akutes Trauma auf, oft durch chronische Überlastung (z. B. bei Marathonläufern).
Klassifikation der Frakturen
- Verlauf der Frakturlinie: Quer-, Längs-, Schräg-, Spiral-, T- und Y-Frakturen, Flacke Fracture (Absprengung im Bereich einer Gelenkfläche) und Grünholzfraktur (Knochenhaut (Periost) bleibt teilweise erhalten).
- Anzahl der Fragmente:
-
-
-
-
- Einfache Fraktur (2 Fragmente)
- Mehrfragmentfraktur (3 – 6 Fragmente)
- Stückfraktur (2 Knochenenden mit intaktem Stück dazwischen)
- Trümmerfraktur (viele kleine Bruchstücke)
-
-
-
- Dislokationsform:
-
- Nichtdislozierte Frakturen: Bruchstücke bleiben in anatomischer Ausrichtung.
- Dislozierte Frakturen: Bruchstücke verschieben sich.
-
- Hautbeteiligung:
-
-
-
-
- Geschlossene Fraktur (Haut intakt)
- Offene Fraktur (Haut betroffen, erhöhtes Infektionsrisiko).
-
-
-
Begleitverletzungen und Komplikationen
Frakturen können umliegende Strukturen wie Haut, Muskeln, Sehnen, Nerven und Gefäße schädigen. Besonders gefährlich sind Verletzungen von Nerven und Gefäßen, da sie ernsthafte Folgen haben können. Zudem kann es zu erheblichen Blutverlusten kommen, was einen Kreislaufschock zur Folge haben kann.
Frakturen sind also komplexe Verletzungen, die eine sorgfältige Diagnostik und Behandlung erfordern. Ein Verständnis der verschiedenen Frakturtypen und ihrer möglichen Komplikationen ist entscheidend für die medizinische Versorgung und Pflege. Sensibilität für die Signale des Körpers ist ein zentrales Element in der Medizin und Pflege.
2.3. Therapie einer Fraktur
Die Behandlung von Frakturen ist ein zentraler Bestandteil der Pflege, der ein tiefes Verständnis der grundlegenden Prinzipien erfordert. Diese Prinzipien sind Reposition, Retention und Rehabilitation, und sie spielen eine entscheidende Rolle bei der Wiederherstellung der Funktionalität und der Förderung der Heilung.
Das erste Prinzip, die Reposition (Einrichten), bezieht sich auf die Wiederherstellung der normalen anatomischen Position der gebrochenen Knochenfragmente. Eine korrekte Reposition ist entscheidend, um sicherzustellen, dass die Knochen während des Heilungsprozesses optimal zusammenwachsen. Dieser Prozess kann auf zwei Arten erfolgen: eine geschlossene und eine offene Reposition, die eine chirurgische Intervention erfordert.
Bei nicht-dislozierten Frakturen, bei denen die Knochenenden in ihrer ursprünglichen Position bleiben, kann oft eine konservative Behandlung mit Ruhigstellung ausreichen.
In Fällen von dislozierten Frakturen, bei denen die Knochenenden verschoben sind, wird zunächst eine geschlossen Reposition versucht, also durch manuellen Zug und Gegenzug von außen die Fraktur einzurichten. Gelingt die geschlossene Reposition nicht, ist eine operative Intervention, eine offene Reposition, notwendig, um die Knochenenden präzise zu positionieren und eine optimale Heilung zu gewährleisten. Die Reposition sollte so früh wie möglich erfolgen. Durch die korrekte Reposition können Schmerzen minimiert und Komplikationen wie Fehlstellungen oder Pseudarthrosen vermieden werden.
Das zweite Prinzip, die Retention (Fixation), bezieht sich auf die Stabilisierung der Fraktur, um eine korrekte Heilung sicherzustellen. Die Retention ist von großer Bedeutung, da sie verhindert, dass sich die Knochen während des Heilungsprozesses bewegen, was zu einer unzureichenden Heilung führen könnte.
Es gibt verschiedene Methoden der Retention, die Auswahl der geeigneten Fixationsmethode hängt von der Art und dem Ort der Fraktur ab. Pflegekräfte spielen eine wichtige Rolle bei der Überwachung der Stabilität der Fraktur und der Anpassung der Therapie, falls dies erforderlich ist. Regelmäßige Kontrollen sind notwendig, um sicherzustellen, dass die Fixation weiterhin effektiv ist und die Heilung optimal verläuft.
Zu konservativen Methoden der Retention zählen Hartverbände (Gips- oder Kunststoffverbände), Orthesen und Extensionen. Die Gips- und Kunststoffverbände stellen die Fraktur und in den meisten Fällen auch die beiden benachbarten Gelenke ruhig. Um Komplikationen durch einen Hartverband, wie z. B. Druckschäden oder Durchblutungsstörungen, vorzubeugen, wird dreimal täglich DMS-Kontrolle durchgeführt, also die Durchblutung, die Motorik und die Sensibilität kontrolliert. Orthesen werden aus festem Material, wie Metall und Kunststoff hergestellt. Durch eine Polsterung und Klettbänder ist es möglich, diese dem Körper anzupassen und das Gelenk in richtiger Position zu fixieren. Bei der Extension wird die Fraktur durch einen permanenten Zug auf das distale Frakturfragment ruhiggestellt. In örtlicher Betäubung wird ein Metallstift durch den Knochen gebohrt, an diesen wird ein Gewicht gehängt. Diese Art der Fixierung wird nur in Ausnahmefällen durchgeführt, wenn eine Osteosynthese (Knochenzusammensetzung) nicht möglich ist.
Eine Fraktur kann außerdem operativ durch verschiedene Verfahren der Osteosynthese behandelt werden. Osteosynthese bezeichnet die chirurgische Methode zur Fixierung von Knochenbrüchen, wobei unterschiedliche Techniken und Materialien verwendet werden, um die Fraktur zu stabilisieren. Zu den häufigsten Verfahren gehören die Verwendung von Platten, Schrauben, Nägeln, Drähten oder externen Fixateuren. So wird z. B. bei Plattenosteosynthese die Fraktur mit einer Metallplatte stabilisiert und die Platte mit Schrauben in beiden Knochenfragmenten fixiert. Eine Fraktur von langen Röhrenknochen kann ein Marknagel, welcher in den Markraum eingeschlagen wird, fixieren. Bei Frakturen in Gelenkbereichen ist eine Implantation von Gelenkprothesen aus Metall möglich. Bei offenen Frakturen mit Weichteilverletzungen können externe Fixateure zum Einsatz kommen. Bei dieser Art der Osteosynthese ragen die Schrauben bzw. die Nägel, die in den Knochenfragmenten verankert sind, nach außen und sind durch spezielle Rohre außerhalb des Körpers miteinander verbunden.
Alle diese Methoden helfen dabei, die anatomische Ausrichtung der Knochen wiederherzustellen und die Beweglichkeit während des Heilungsprozesses zu kontrollieren, was letztendlich die Rückkehr zur vollen Funktionalität fördert.
Das dritte Prinzip, die Rehabilitation, umfasst alle Maßnahmen, die darauf abzielen, die Funktionalität des betroffenen Körperteils nach der Heilung der Fraktur wiederherzustellen.
Die Rehabilitation ist ein wichtiger Schritt im Heilungsprozess, da sie dazu beiträgt, die Beweglichkeit und Kraft des Patienten wiederherzustellen und dadurch
Erwerbsunfähigkeit und Pflegebedürftigkeit vermieden werden können.
Physiotherapie spielt hierbei eine zentrale Rolle, da sie gezielte Übungen zur Stärkung der Muskulatur und zur Verbesserung der Beweglichkeit anbietet. Die physiotherapeutische Behandlung beginnt kurz nach der Frakturversorgung, bereits im Krankenheus. Für Patienten, die in ihre häusliche Umgebung entlassen werden können, kann die physiotherapeutische Behandlung nach der Entlassung auch ambulant erfolgen.
Zusätzlich kann Ergotherapie die Patienten dabei unterstützen, ihren Alltag besser zu bewältigen und wieder in ihren gewohnten Lebensrhythmus zurückzukehren. Eine Schulung der Patienten über geeignete Übungen und Verhaltensweisen zur Förderung der Heilung ist ebenfalls von großer Bedeutung.
Diese und weitere rehabilitative Maßnahmen sind feste Bestandteile einer Anschlussheilbehandlung in einer Rehaklinik. Multimorbide ältere Patienten mit der Aussicht auf Behandlungserfolg können in dieser Phase in einer geriatrischen Rehaklinik versorgt werden. Wenn eine Pflege zuhause nicht möglich ist, können die Betroffenen auch in Kurzzeitpflege untergebracht werden, wobei hier der Schwerpunkt auf die pflegerische Versorgung gelegt wird.
Zusammenfassend lässt sich sagen, dass die Behandlung von Frakturen eine ganzheitliche Betrachtung erfordert, die die Prinzipien der Reposition, Retention und Rehabilitation berücksichtigt. Pflegekräfte nehmen in diesem Prozess eine entscheidende Rolle ein, indem sie die Patienten unterstützen, die Heilung fördern und die Rückkehr zur vollen Funktionalität ermöglichen. Durch eine sorgfältige Anwendung dieser Prinzipien kann die Lebensqualität der Patienten erheblich verbessert werden, und sie können schneller zu ihren gewohnten Aktivitäten zurückkehren.
3. Präoperative Maßnahmen
Die präoperativen pflegerischen Maßnahmen sind entscheidende Schritte, die vor einem chirurgischen Eingriff durchgeführt werden, um den Patienten optimal auf eine Operation vorzubereiten, den Operationsverlauf zu optimieren und dadurch die Sicherheit des Patienten zu gewährleisten.
Man unterscheidet unterschiedliche Maßnahmen, die in folgenden Unterkapiteln erläutert werden:
3.1 Aufklärung und Einwilligung
3.3 Psychosoziale Unterstützung
3.4 Einüben postoperativer Fähigkeiten
3.7 Unmittelbare Vorbereitung/ Einschleusen
In jedem Fall empfiehlt sich, dass der zu pflegende Mensch über den Ablauf des OP-Tages und den Sinn der Maßnahmen informiert ist. Hierfür wird ein pflegerisches Informationsgespräch durchgeführt:
3.1. Aufklärung und Einwilligung
- Anamnese: Eine gründliche Anamnese ist entscheidend für die Vorbereitung auf chirurgische Eingriffe. Sie umfasst die Erfassung chronischer Erkrankungen, Allergien sowie bisheriger Operationen. Der Patient sollte alle aktuell eingenommenen Medikamente, einschließlich rezeptfreier und pflanzlicher Präparate, angeben, um mögliche Wechselwirkungen und Risiken zu vermeiden.
- körperliche Untersuchung: Eine körperliche Untersuchung dient der Bewertung des allgemeinen Gesundheitszustands und der Identifizierung potenzieller Risiken. Auch Vitalzeichen wie Blutdruck und Puls werden dabei erhoben.
- Aufklärung: Der Patient sollte über die potenziellen Risiken der Operation wie Komplikationen oder Nebenwirkungen aufgeklärt werden. Gleichzeitig sollten die Vorteile des Eingriffs und die zu erwartenden Verbesserungen in der Lebensqualität hervorgehoben werden.
- Einwilligung: Es wird zwischen geplanten (elektiven) und ungeplanten (Notfall-) Operationen unterschieden. Bei elektiven Eingriffen erfolgen Voruntersuchungen und Aufklärungsgespräche meist ambulant. Der Patient erhält Informationen über den chirurgischen und anästhesiologischen Ablauf und muss eine Einverständniserklärung unterzeichnen. Bei minderjährigen Patienten übernehmen die Erziehungsberechtigten die Zustimmung, während Jugendliche ab 14 Jahren unter bestimmten Bedingungen selbst einwilligen können. In Notfällen kann eine mutmaßliche Einwilligung des Patienten vorausgesetzt werden, z. B. wenn der Patient bewusstlos oder nicht ansprechbar ist.
3.2. Präoperative Diagnostik
- Laboruntersuchungen: Je nach Art des chirurgischen Eingriffs können unterschiedliche Laboruntersuchungen erforderlich sein, wie beispielsweise Blutbild, Elektrolyte, Gerinnungsparameter oder Nierenfunktionstests. Diese Analysen sind wichtig, um den Gesundheitszustand des Patienten zu bewerten und potenzielle Probleme frühzeitig zu erkennen. Falls nicht bekannt wird auch die Blutgruppe des zpM bestimmt, um bei Bedarf die passenden Blutkonserven für die Transfusion bestellen zu können.
- Bildgebende Verfahren: Für bestimmte Operationen können bildgebende Verfahren wie Röntgenaufnahmen, Ultraschalluntersuchungen oder CT-Scans erforderlich sein. Diese Verfahren dienen dazu, die anatomischen Gegebenheiten besser zu erfassen und die Planung des Eingriffs zu optimieren.
- Elektrokardiogramm (EKG): Das EKG ist ein diagnostisches Verfahren, das zur Überprüfung der Herzfunktion eingesetzt wird. Es misst die elektrische Aktivität des Herzens und liefert wichtige Informationen der Herzfunktion.
3.3. Psychosoziale Unterstützung
- Reduzierung von Angst und Stress: Es ist wichtig, den emotionalen Zustand des Patienten zu berücksichtigen. Gespräche über Ängste und Sorgen können helfen, das Vertrauen zu stärken und den Stress zu reduzieren.
- Familieninformation: Angehörige sollten ebenfalls informiert werden, um sie in den Prozess einzubeziehen und ihre Unterstützung zu gewährleisten. Dies kann auch helfen, den Patienten zu beruhigen.
3.4. Einüben postoperativer Fähigkeiten
Um postoperative Komplikationen zu verhindern, ist es sinnvoll, bestimmte Techniken und Fähigkeiten bereits vor der Operation zu erlernen und einzuüben. Dies gibt dem Patienten nicht nur ein Gefühl der Sicherheit, sondern bereitet ihn auch darauf vor, nach dem Eingriff aktiv zur eigenen Genesung beizutragen.
Insbesondere können präoperative Schulungen helfen, Risiken wie Thrombosen, Pneumonien, Stürze oder schmerzhafte Bewegungseinschränkungen nach der Operation zu minimieren. Durch das frühzeitige Einüben von Bewegungsabläufen, wie z.B. En-bloc-Aufstehen, das Gehen mit Gehhilfen oder Fahren im Rollstuhl, kann der Patient besser auf die Herausforderungen nach der Operation vorbereitet werden. In der Präoperativen Phase können Atemtechniken, Gebrauch von Atemhilfen, Umgang mit Drainagen und Sonden, aber auch Klingelbedienung und vieles mehr eingeübt werden, was zu einem schnelleren Heilungsprozess und einer insgesamt besseren Genesung beiträgt.
3.5. Dokumentation
- Pflegedokumentation: Am Tag vor der Operation müssen alle erforderlichen Dokumente, wie Einverständniserklärungen und aktuelle Befunde, bereitgestellt werden. Alle relevanten Informationen, Maßnahmen und Beobachtungen sind sorgfältig festzuhalten. Dazu gehören die Anamnese, durchgeführte Tests, die Aufklärung des Patienten und die Einwilligung.
- Checklisten: Die Anwendung präoperativer Checklisten trägt dazu bei, sicherzustellen, dass alle notwendigen Schritte und Maßnahmen durchgeführt wurden, was die Patientensicherheit erhöht.
3.6. Körperliche Vorbereitung
- präoperative Nüchternheit: Eine Nahrungskarenz von mindestens 4 bis 6 Stunden vor der Operation ist notwendig, um das Risiko einer Aspiration während der Narkose zu verringern. Ab wann ein Patient nüchtern sein muss, entscheidet in der Regel der Anästhesist oder es ist in einem hausinternen Standard festgelegt. Dies bedeutet, dass der Patient im festgelegten Zeitraum keine feste Nahrung und in der Regel auch keine Flüssigkeiten konsumieren sollte. Ab 2 Stunden vor der OP ist auf Kaugummikauen und Rauchen absolut zu verzichten. Es kann auch nötig sein, die Nahrungsaufnahme schon 1 bis 2 Tage vor der Operation umzustellen, vor allem wenn es sich um abdominelle Eingriffe handelt.
Besondere Regelungen zur präoperativen Nüchternheit gelten für Kinder und Patienten mit kognitiven Einschränkungen, da deren Bedürfnisse und Reaktionen auf Nüchternheit unterschiedlich sein können.
- Körperreinigung und Haarentfernung: Vor der Operation sollte der Patient entweder eine Dusche nehmen oder im Bett gereinigt werden, um die Anzahl der Hautkeime zu verringern und damit zur Infektionsprophylaxe beizutragen. Bei der Körperpflege wir auf gründliche Reinigung des Bauchnabels und Hautfalten geachtet. Die Haut darf nach der Reinigung nicht eingecremt werden und eventuell vorhandener Nagellack, Piercings, Schmuck, aber auch die Zahnprothese sollen entfernt werden. Hörgeräte und Sehhilfen können noch bis zum Transport in den OP am Körper belassen werden.
Zusätzlich ist es wichtig, dass Körperhaare im Bereich des Operationsgebiets z. B. mit einem Haarschneider gekürzt oder durch die Anwendung von Enthaarungscremes entfernt werden. Soll das OP-Gebiet rasiert werden, erfolgt dies unmittelbar vor dem Eingriff. Rasiert werden dann das geplante Operationsgebiet plus ein Umkreis von 15 bis 30 cm um das OP-Gebiet herum.
- Darmvorbereitung: Um einer intraoperativen Darmentleerung oder einer postoperativen Darmatonie vorzubeugen, werden bestimmte abführende Maßnahmen empfohlen. Bei Darmoperationen sind Abführmaßnahmen außerdem notwendig, um einer Infektion entgegenzuwirken. Die Maßnahmen reichen von der Verabreichung eines Suppositoriums oder eines Mikroklists bei Operationen außerhalb des Intestinaltrakts über das zusätzliche Verabreichen eines oralen Laxans bis hin zu einer orthograden Darmpassage bei Angriffen am Dickdarm oder bei Anlage eines Stomas.
3.7. Unmittelbare Vorbereitung / Einschleusen
- Anziehen der Operationskleidung: Vor dem Transport in den OP erhält der Patient das OP-Hemd, OP-Haube und gegebenenfalls medizinische Thromboseprophylaxe-Strümpfe angezogen. Die Pflegefachkraft achtet darauf, dass Schmuck, Zahnprothese, Nagellack und Make-up entfernt wurden. Der Patient wird vor dem Verabreichen der Prämedikation auf die Toilette geschickt und erhält danach die Prämedikation. Wertgegenstände werden sicher aufbewahrt.
- Prämedikation: Um die Ängste von Patienten zu reduzieren und somit die Einleitung in die Narkose zu erleichtern, erhält der Patient vom Anästhesisten angeordnete Medikamente. Im Anästhesieprotokoll legt der Arzt die Art und den Zeitpunkt der Prämedikation, wie auch die Einnahme der Eigenmedikation fest.
- Transport: Der Patient wird gemäß dem Zeitplan oder auf Abruf zum Operationssaal transportiert. Dabei ist es wichtig, alle relevanten OP-Dokumente erneut zu überprüfen.
- Einschleusen: Im Schleusenbereich erfolgt die Übergabe an das OP-Personal, wobei der Patient mit Namen, geplanter Operation, Besonderheiten und Station vorgestellt wird. Dies gewährleistet, dass das OP-Team über alle wichtigen Informationen verfügt. Vor der Operation wird zudem die Identität des Patienten überprüft, meist durch einen Abgleich mit der Patientenakte und das Tragen eines Armbands, sowie der geplante Eingriff, um Verwechslungen auszuschließen. Anschließend werden Vitalzeichen wie Blutdruck, Puls und Temperatur gemessen. Ein intravenöser Zugang wird gelegt, um Medikamente und Narkosemittel verabreichen zu können. Der Anästhesist erklärt den Ablauf und beantwortet eventuell bestehende Fragen.
3.8. Das pflegerische Informationsgespräch
Das pflegerische Informationsgespräch
Ein pflegerisches Informationsgespräch führen zu können ist ein Kennzeichen professioneller Pflege.
Im Sinne der Gesundheitsförderung und Prävention ist es eine wichtige pflegerische Aufgabe, die zu pflegenden Menschen verständlich und respektvoll über pflegerische Maßnahmen, gesundheitliche Themen oder organisatorische Abläufe zu informieren.
Damit ein Gespräch erfolgreich und professionell verläuft, wird es in drei Phasen gegliedert: Vorbereitung, Durchführung und Nachbereitung.
1. Vorbereitung
Die Vorbereitung ist die Grundlage für ein gelungenes Gespräch. Sie beginnt mit der persönlichen Vorbereitung der Pflegeperson. Dabei ist es wichtig, sich der eigenen beruflichen Rolle bewusst zu sein, auffälligen Schmuck abzulegen und sich emotional auf das Gespräch einzustellen. Die Pflegekraft sollte sich fragen, welche Gefühle sie selbst in Bezug auf das Thema hat, wie diese das Gespräch beeinflussen könnten und welche Reaktionen beim Gegenüber entstehen könnten. Diese Selbstreflexion hilft dabei, professionell und empathisch zu agieren.
Darüber hinaus gehört eine gründliche inhaltliche Vorbereitung dazu. Die Pflegekraft sollte das Ziel des Gesprächs klar definieren, sich über die individuelle Situation der Gesprächspartnerin oder des Gesprächspartners informieren (z. B. über die Pflegedokumentation) und gegebenenfalls geeignetes Informationsmaterial bereitstellen. Eine gute inhaltliche Vorbereitung vermittelt Kompetenz und schafft Vertrauen.
Auch die organisatorische Vorbereitung spielt eine zentrale Rolle. Der Gesprächsort sollte ruhig, gut belüftet und störungsfrei sein. Ein passender Zeitpunkt ist ebenso wichtig wie die Gewährleistung des Datenschutzes. Vor dem Gespräch ist es ratsam, sich durch Händedesinfektion hygienisch vorzubereiten. Beim Betreten des Raums sollte auf eine freundliche und respektvolle Haltung geachtet werden – etwa durch Klopfen, ein Lächeln und eine achtsame Begrüßung.
2. Durchführung
In der Phase der Durchführung beginnt das Gespräch mit einer respektvollen Begrüßung und der Vorstellung der Pflegekraft. Durch einen kurzen persönlichen Einstieg – etwa durch eine Bezugnahme auf aktuelle Ereignisse – kann eine vertrauensvolle Atmosphäre geschaffen werden. Danach sollte klar und verständlich erklärt werden, warum das Gespräch stattfindet, welches Ziel es hat, wie lange es dauern wird und was der Ablauf ist. Ebenso sollten die Gesprächspartner:innen wissen, dass sie jederzeit Fragen stellen dürfen. Diese Transparenz gibt Sicherheit und Orientierung.
Eine passende Sitzkonstellation – idealerweise auf Augenhöhe – fördert die aktive Beteiligung am Gespräch. Die Pflegekraft sollte zu Beginn das Vorwissen der Gesprächspartner:innen klären, ihre Erwartungen erfassen und erfragen, welche Informationen gewünscht werden. So kann sie gezielt und individuell informieren. Die Inhalte sollten einfach und verständlich vermittelt werden, möglichst unter Einsatz von unterstützendem Material. Fachbegriffe sind zu erklären, um Missverständnisse zu vermeiden. Wichtig ist außerdem, Informationen in kleinen Portionen zu geben und regelmäßig Pausen für Rückfragen einzubauen. Das verhindert Überforderung und stärkt die Interaktivität.
Während des gesamten Gesprächs ist auf geeignete Gesprächstechniken zu achten: Die Pflegeperson sollte aktiv zuhören, Blickkontakt halten, nonverbale Signale beachten und bei Unklarheiten gezielt nachfragen. Das schafft Nähe und zeigt Interesse. Gleichzeitig ist es wichtig, auch auf emotionale Reaktionen einzugehen. Gefühle sollten erkannt, benannt und einfühlsam angesprochen werden. Dabei ist es ratsam, eigene Meinungen nur dann zu äußern, wenn sie gefragt sind. Bei Kritik oder Vorwürfen ist eine ruhige und sachliche Haltung notwendig. So bleibt die Kommunikation respektvoll und konstruktiv.
3. Nachbereitung
Am Ende des Gesprächs folgt die Nachbereitung. Zunächst werden die besprochenen Inhalte zusammengefasst und das weitere Vorgehen gemeinsam festgelegt. Die Pflegekraft bedankt sich für das Gespräch, bietet gegebenenfalls weitere Hilfe an (z. B. durch das Bereitstellen einer Klingel oder eines Getränks), verabschiedet sich freundlich und verlässt den Raum mit Achtsamkeit.
Im Anschluss an das Gespräch ist die persönliche Reflexion wichtig. Die Pflegekraft sollte sich erneut die Hände desinfizieren, das Gespräch gedanklich durchgehen und dabei eigene Reaktionen und Einflussfaktoren kritisch hinterfragen. Das fördert die professionelle Weiterentwicklung und unterstützt die Selbstsorge. Schließlich gehört auch die organisatorische Nachbereitung dazu: Die Pflegekraft dokumentiert die Inhalte des Gesprächs unter Beachtung des Datenschutzes. Dies dient der Qualitätssicherung, der Zusammenarbeit im Team und der rechtlichen Absicherung.
4. Postoperative Pflege
Im Kapitel zur postoperativen Pflege finden Sie folgende Themen:
4.1 Postoperative Betreuung im Aufwachraum
4.2 Schnittstellenkommunikation - das SBAR-Schema
4.3 Postoperative Pflegemaßnahmen
4.4 Wundverband durchführen
4.1. Postoperative Betreuung im Aufwachraum
- Im Aufwachraum wacht der Patient nach der Operation auf. Hier werden die Vitalzeichen weiterhin überwacht, und das Pflegepersonal der Anästhesieabteilung sorgt dafür, dass der Patient stabil ist. Schmerzen werden behandelt und der Patient erhält gegebenenfalls Medikamente zur Linderung. Es wird darauf geachtet, dass der Patient sicher aufwacht und sich wohlfühlt, bevor er auf die Station verlegt wird.
- Verlegung auf die Station: Die Verlegung auf die Normalstation findet erst statt, wenn der Patient wach, ansprechbar und orientiert ist. Die Schmerzen sollen unter Kontrolle und die Vitalzeichen stabil sein. Außerdem darf keine Gefahr einer Nachblutung vorhanden sein.
4.2. Schnittstellenkommunikation - das SBAR-Schema
In der Pflege ist eine klare und strukturierte Kommunikation besonders wichtig, vor allem in Situationen, in denen es schnell gehen muss oder Missverständnisse schwerwiegende Folgen haben können, wie zum Beispiel an wichtigen Schnittstellen (zwischen Rettungsdienst und Notaufnahme, Ambulanz und Station, Station und OP, OP und Aufwachraum, Station und Intensivstation, Station und Pflegeeinrichtung und andere mehr).
Genau dafür wurde das sogenannte SBAR-Schema entwickelt. Es ist ein standardisiertes Kommunikationsmodell, das die Verständigung zwischen Pflegekräften, Ärzt:innen und anderen Berufsgruppen erleichtert und verbessert.
Die Abkürzung SBAR steht für vier zentrale Schritte: Situation, Background (Hintergrund), Assessment (Einschätzung) und Recommendation (Empfehlung). Jeder dieser Schritte hilft dabei, Informationen gezielt, vollständig und nachvollziehbar weiterzugeben.
S – Situation
Am Anfang steht die Situation. In diesem Schritt wird kurz erklärt, um wen es geht und was aktuell das Problem ist. Dazu gehört die Vorstellung mit eigenem Namen, der Name des Patienten/ der Patientin, das Alter, die Station sowie die akute Situation.
Beispiel:
„Hier ist Anna Müller. Es geht um Herrn Meier, 76 Jahre alt, auf Station 3A. Der Patient hat hohes Fieber und einen stark erhöhten Puls.“
Diese kurze Zusammenfassung gibt dem Gegenüber sofort einen Überblick und macht klar, worum es geht.
B – Background (Hintergrund)
Im zweiten Schritt werden wichtige Hintergrundinformationen mitgeteilt. Dazu zählen Vorerkrankungen, der Grund für die aktuelle Behandlung, bisherige Therapien und Besonderheiten.
Beispiel:
„Herr Meier ist seit drei Tagen auf Station wegen einer Lungenentzündung. Er hat eine COPD und ist insulinpflichtiger Diabetiker.“
Dieser Hintergrund ist wichtig, um die aktuelle Situation richtig einordnen zu können.
A – Assessment (Einschätzung)
Nun folgt die eigene Einschätzung der Lage. Die Pflegekraft beschreibt, was sie beobachtet hat, welche Verdachtsdiagnose sie hat oder welche Veränderung im Zustand des Patienten auffällig ist.
Beispiel:
„Ich glaube, der Zustand hat sich verschlechtert. Der Patient wirkt verwirrt und zeigt Atemnot trotz Sauerstoffgabe.“
Pflegende sind oft die ersten, die Veränderungen bemerken. Ihre fachliche Einschätzung hilft, schnell Entscheidungen zu treffen.
R – Recommendation (Empfehlung)
Zum Schluss wird eine konkrete Empfehlung oder ein Wunsch geäußert, z. B. eine ärztliche Visite, eine Untersuchung oder eine Therapieanpassung.
Beispiel:
„Ich empfehle, dass Sie sich den Patienten zeitnah anschauen. Möglicherweise braucht er eine antibiotische Therapieanpassung.“
Eine klare Handlungsaufforderung spart Zeit und stellt sicher, dass wichtige Maßnahmen nicht übersehen werden.
Das SBAR-Schema sorgt für eine klare, strukturierte und zielgerichtete Kommunikation im Pflegealltag. Es hilft, Informationen übersichtlich zu übermitteln, Missverständnisse zu vermeiden und schneller die richtigen Entscheidungen zu treffen. Besonders in stressigen oder kritischen Situationen – wie bei Übergaben, Notfällen oder ärztlichen Rücksprachen – ist SBAR ein wertvolles Hilfsmittel. Für Pflegende in Ausbildung ist es sinnvoll, dieses Modell frühzeitig kennenzulernen und regelmäßig zu üben, um die eigene Kommunikationskompetenz zu stärken.
4.3. Postoperative Pflegemaßnahmen
Die postoperativen Pflegemaßnahmen sind entscheidend für die Sicherheit und das Wohlbefinden der Patienten. Bei neu aufgetretenen Unregelmäßigkeiten wie Veränderungen in den Vitalzeichen, Nachblutungen im Operationsgebiet oder unerwarteten Symptomen müssen die Pflegekräfte unverzüglich den diensthabenden Arzt oder den Operateur informieren und die Unregelmäßigkeiten ausführlich im Pflegebericht oder im Überwachungsprotokoll dokumentieren.
Die Überwachung erfolgt in Abständen, die von der Art der Operation abhängen und auf ärztlichen Anordnungen basieren. Zu den postoperativ zu überwachenden Parametern gehören:
- Puls und Blutdruck: Die Kontrolle erfolgt regelmäßig, um mögliche Komplikationen wie Volumenmangel, Medikamentenüberdosierung oder Schmerzen frühzeitig zu erkennen und darauf reagieren zu können.
- Körpertemperatur: Um direkt nach der Operation eine Unterkühlung oder eine beginnende Infektion zu erkennen (bei einem Temperaturanstieg über 38,5 °C), wird die Temperaturkontrolle in regelmäßigen Abständen durchgeführt. Dabei ist zu beachten, dass ein Temperaturanstieg bis unter 38,5 °C in den ersten zwei Tagen nach der Operation auch auf ein Resorptionsfieber hindeuten kann.
- Bewusstsein: Um mögliche Komplikationen wie einen Narkoseüberhang oder einen Apoplex frühzeitig zu erkennen, wird überprüft, ob der Patient ansprechbar ist. Die Kontrolle der Orientiertheit ist entscheidend, um ein postoperatives Durchgangssyndrom frühzeitig zu erfassen. Bei neurochirurgischen Eingriffen ist zudem die Überprüfung der Pupillenreaktionen von großer Bedeutung.
- Atmung: Atemfrequenz, -tiefe und -rhythmus sind zu beobachten, ebenso die Freiheit der Atemwege sowie Veränderungen der Hautfarbe wie Zyanose und Blässe. Veränderungen bei diesen Parametern können auf Schmerzen oder einen postoperativen Narkosemittelüberhang hindeuten.
- Urinausscheidung: Bei liegendem Dauerkatheter ist auf einen ungehinderten Abfluss zu achten. Patienten ohne Dauerkatheter sollten spätestens nach 8 Stunden Spontanurin lassen. Eine verminderte Urinausscheidung kann auf Hypovolämie hinweisen und bedarf weiterer Maßnahmen. Die Gefahr einer Überlaufblase ist postoperativ besonders erhöht, da die Miktion durch Atonie der Blase oder Verkrampfung des Harnröhrensphinkters gestört sein kann.
- Postoperative Ernährung: Nach chirurgischen Eingriffen steigt die Aspirationsgefahr aufgrund der Bewusstseinseinschränkung durch die Narkose. Je nach Eingriff und Hausstandard variiert die Dauer der Nahrungskarenz und der Ablauf des Kostaufbaus. Bei Eingriffen ohne Öffnung des Bauchraumes kann der Patient mit dem Trinken beginnen, sobald er bei Bewusstsein ist, und in der Regel zwei Stunden später auch leichte Nahrung zu sich nehmen. Bei Eingriffen mit Öffnung der Bauchhöhle kann die Nahrungskarenz von 1 Tag bis zu mehreren Tagen dauern.
- Wundverband und Drainagen: Die Blutung im Operationsbereich ist die wichtigste Frühkomplikation. Bei einem leicht durchgebluteten Verband sollte der Umriss des durchgebluteten Bereichs mit einem Stift markiert und die Uhrzeit dokumentiert werden. Bei leichter Nachblutung kann eine Kompression mit einem Sandsack möglicherweise ausreichen. Bei weiterer Zunahme oder stark durchgeblutetem Verband sind Schockbekämpfung oder sogar eine Revision erforderlich. Eine Kontrolle der Drainagen, die mindestens zweimal pro Schicht stattfinden sollte, kann ebenfalls Hinweise auf Nachblutungen geben. Der erste Verbandwechsel wird vom Arzt durchgeführt und erfolgt – abhängig vom Eingriff – nicht vor dem 1. oder 2. postoperativen Tag. Die weiteren Intervalle hängen vom Verbandsmaterial, den Wundverhältnissen und der Art des Eingriffs ab.
- Schmerzen: Die Lokalisation, Art und Intensität der Schmerzen sind anhand unterschiedlicher Assessments, je nach Alter und Verfassung des Patienten, zu erfragen. Beispielsweise kann bei einem Erwachsenen die numerische Ratingskala (NRS) eingesetzt werden.
- Blutuntersuchung und weitere Kontrollen: Üblicherweise findet die Laborkontrolle am gleichen oder am nächsten Tag statt. Weitere Untersuchungen wie Röntgen, Sonografie, CT oder EKG sind je nach Eingriff notwendig und werden vom behandelnden Arzt angeordnet.
- Mobilisation: Die Erstmobilisation erfolgt nach Rücksprache mit dem Arzt und hängt von der Operationsart sowie dem Zustand des Patienten ab. Vor der Mobilisation sollten die Vitalzeichen kontrolliert und der Patient mit ausreichend Schmerzmitteln versorgt werden.
- Prophylaxen: Je nach Zustand des Patienten sind spezifische Prophylaxen durchzuführen. Die wichtigsten Prophylaxen in Verbindung mit der postoperativen Pflege sind die Thrombose- und Pneumonieprophylaxe.
Diese umfassenden Überwachungsmaßnahmen sind unerlässlich, um postoperative Komplikationen frühzeitig zu erkennen und zu behandeln sowie die Genesung des Patienten optimal zu unterstützen.
4.4. Wundverband durchführen
Ein professionell durchgeführter Verbandwechsel ist eine zentrale pflegerische Maßnahme zur Unterstützung der Wundheilung und zur Vermeidung von Infektionen. Damit der Vorgang sicher, hygienisch und patientenorientiert abläuft, wird er in drei Phasen unterteilt: Vorbereitung, Durchführung und Nachbereitung. Jeder Schritt dient einem bestimmten Ziel – zur Förderung der Heilung, zur Sicherheit der pflegenden Person sowie zur Zufriedenheit des zu pflegenden Menschen (zpM).
1. Vorbereitung
Zu Beginn erfolgt die Sichtung der Pflegedokumentation. Die Pflegekraft informiert sich über die Art und Lage der Wunde, ihr Aussehen, den bisherigen Verlauf der Wundtherapie sowie über mögliche Besonderheiten wie Drainagen oder Schmerzmittelverordnungen. Dies ermöglicht eine gezielte Planung und unterstützt ökonomisches Arbeiten, da alle benötigten Materialien und Maßnahmen im Vorfeld festgelegt werden können.
Beim Betreten des Zimmers klopft die Pflegekraft an, öffnet die Tür hygienisch mit dem Ellbogen und aktiviert die Anwesenheitstaste. Das ist ein Ausdruck von Höflichkeit, schützt die Privatsphäre und stellt sicher, dass bei einem Notfall schnell Hilfe geleistet werden kann.
Anschließend wird der zpM begrüßt. Die Pflegekraft stellt sich mit Namen und Funktion vor, erklärt den Ablauf des geplanten Verbandwechsels und holt das Einverständnis ein. Dieser Schritt schafft Orientierung und Vertrauen und erhöht die Akzeptanz der Maßnahme.
Falls Schmerzmittel verordnet wurden, sollten diese nun verabreicht werden. Eine schmerzarme Durchführung ist nicht nur für das körperliche Wohlbefinden, sondern auch für die emotionale Entlastung des zpM wichtig.
Bevor es zum eigentlichen Verbandwechsel kommt, muss die Arbeitsfläche vorbereitet werden. Mit Einmalhandschuhen wird die Fläche inklusive Rändern des Verbandswagens gründlich desinfiziert. Dadurch wird die Keimzahl reduziert und das Infektionsrisiko minimiert.
Hygienisches Desinfizieren der Hände vor dem Herrichten des Materials dient ebenfalls der Verhinderung von Keimübertragung. Danach werden alle benötigten Materialien bereitgelegt. Wichtig ist dabei die Kontrolle auf Sterilität, Haltbarkeit und Unversehrtheit der Verpackungen. Eine vollständige und saubere Vorbereitung ist entscheidend für den sterilen Ablauf und eine effektive Wundversorgung.
Vor Beginn der Maßnahme wird der zpM erneut informiert. Diese Wiederholung gibt zusätzliche Sicherheit und ermöglicht es, auf aktuelle Fragen oder Wünsche einzugehen.
Die Positionierung des zpM erfolgt so, dass er bequem liegt, das Wundgebiet entlastet wird und die Pflegekraft ergonomisch arbeiten kann. Dies schützt beide Seiten: die Pflegekraft vor Überlastung und den zpM vor unnötigen Schmerzen.
2. Durchführung
Der Verbandwechsel beginnt mit der Entfernung des alten Verbands. Hierzu zieht die Pflegekraft unsterile Handschuhe an und entfernt vorsichtig den alten Verband. Dabei beobachtet die Pflegekraft die Beschaffenheit des Verbandmaterials – zum Beispiel Farbe, Geruch oder Menge des Exsudats. Diese Beobachtungen sind wichtig für die Beurteilung des Wundverlaufs. Der gebrauchte Verband wird hygienisch im Handschuh entsorgt.
Es folgt eine erneute Händedesinfektion, bevor die Wundreinigung durchgeführt wird. Dabei wird ein geeignetes Antiseptikum verwendet, das aufgesprüht wird. Rückstände wie Blut oder Exsudat werden vorsichtig mit sterilen Tupfern entfernt, stets von innen nach außen. Auch hier ist hygienisches Desinfizieren der Hände zwischen den Arbeitsschritten zentral, um Kreuzkontaminationen zu vermeiden.
Nach der Reinigung wird die Wunde beurteilt. Dazu zählen das Messen der Wunde, ggf. das Fotografieren und die Dokumentation. Auffälligkeiten oder Komplikationen werden sofort der Ärztin oder dem Arzt mitgeteilt, um rechtzeitig reagieren zu können.
Nun wird der neue (Pflaster-)Verband angelegt. Eine sterile Anlegetechnik ist dabei besonders wichtig. Bei Pflastern dürfen die Klebeflächen nicht direkt auf die Wunde gelangen, um Reizungen und Keimverschleppung zu vermeiden.
Nach dem Verbandwechsel erfolgt erneut eine Händedesinfektion. Dann wird der zpM bequem positioniert, das Bett auf Ausgangshöhe gebracht, der Sichtschutz entfernt und die Klingel in Reichweite gelegt. So wird das Wohlbefinden und die Sicherheit des Betroffenen gefördert.
Abschließend wird die Pflegeintervention mit dem zpM besprochen. Die Pflegekraft fragt nach, ob es noch Unsicherheiten oder Beschwerden gibt. So wird eine bedürfnisorientierte Versorgung sichergestellt.
3. Nachbereitung
Nach dem Verlassen des Zimmers – möglichst hygienisch, also mit dem Ellbogen die Tür öffnen – wird das verbrauchte Material fachgerecht entsorgt. Wiederverwendbares Material wird gemäß den Hygienerichtlinien aufbereitet und die Arbeitsfläche des Verbandswagens gründlich desinfiziert. Dies trägt zu ökonomischem und ökologischem Arbeiten bei. Eine abschließende Händedesinfektion gehört wie selbstverständlich dazu.
Die Maßnahme wird schließlich in der Pflegedokumentation festgehalten. Beobachtungen zur Wunde, durchgeführte Schritte und ggf. Hinweise auf Veränderungen oder Komplikationen werden sorgfältig dokumentiert. So sind Pflegequalität und Informationsfluss im Team sowie Nachweise zur rechtlichen Absicherung gewährleistet.